Pupillenmonitoring ist ein Standardtool zur Beurteilung des neurologischen Status von Notfall- und Intensivpatienten. Das NPi®-300 Pupillometer spart durch automatisierte Messung Diagnosezeit und liefert zudem mit dem neurologischen Pupillenindex (NPi®) eine objektive, reproduzier- und dokumentierbare Bewertung der Pupillenreaktivität und damit den Untersuchern ein großes Maß an Sicherheit.1
Eine druckfrische klinische Studie zeigt, dass die automatisierte Pupillometrie von NeurOptics und der NPi® von klinischer Intoxikation unberührt bleiben und man sie daher für das schnelle Screening von Patienten in der Notaufnahme auf Hirnverletzungen oder neurologische Schädigungen unabhängig von deren berauschten Zustand verwenden kann.2

„Mit jährlich etwa 95.000 alkoholbedingten Todesfällen und über 70.000 Todesfällen durch Überdosierung von Opioiden allein im Jahr 2021 stehen Rettungsdienste und Notaufnahmen vor einzigartigen Herausforderungen im Zusammenhang mit der schnellen Beurteilung, Behandlung und Überwachung von Intoxikationen,“ sagte Studienleiter Benjamin S. Abella, MD, Pennsylvania. „Dies ist die erste Studie mit berauschten Patienten in der Notaufnahme, die zeigt, dass der NPi®-300 ein zuverlässiges Instrument zur Beurteilung und Triage von Patienten und ein nützlicher Indikator für die neurologische Funktion unabhängig von Intoxikationen ist, einschließlich derjenigen, die Opioiden zugeschrieben werden.“
In die Studie nahm man 119 Patienten mit Intoxikation durch Ethanol, Opioide oder andere Drogen auf.2 Untersucht wurde deren Wirkung auf die Pupillometrie-Metriken und dann der Nutzen der Pupillometrie zur schnellen Beurteilung klinisch berauschter Patienten in der Notaufnahme (ED) bewertet. Obwohl die Intoxikation die Pupillengröße und andere individuelle Metriken des Pupillenlichtreflexes beeinflusst, gab es keine statistischen Unterschiede im NPi zwischen Patienten mit Intoxikation und denen ohne!
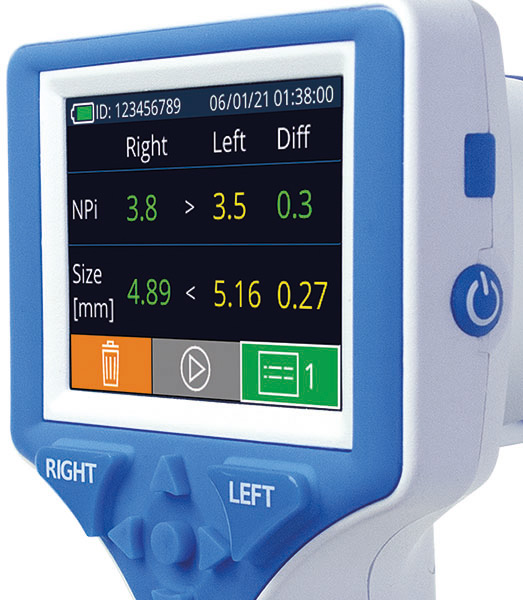
Das automatisierte Pupillometer von NeurOptics NPi-300 ermöglicht die quantitative Messung der Pupillengröße und -reaktivität, ausgedrückt als neurologischer Pupillenindex (NPi). Die NPi-Messung ist eine objektive Beurteilung des gesamten Pupillenlichtreflexes (PLR) und damit ein Frühindikator für neurologische Verletzungen. NPi-Werte reichen von 0 bis 4,9, wobei Werte unter 3 als abnormal angesehen werden.
Das NPi-Pupillometer unterstützt die neurologische Untersuchung bei erwachsenen und pädiatrischen Patienten über ein breites Spektrum von Diagnosen, einschließlich Post-Herzstillstand, Schädel-Hirn-Trauma, Schlaganfall und Krampfanfall. Dagegen sind manuelle Pupillenmessungen mit einer Stiftlampe hochgradig subjektiv, lassen den Untersucher allein, sind ungenau und nicht reproduzierbar.3 Deshalb ist die automatisierte Pupillometrie von NeurOptics ebenfalls in den Leitlinien des European Resuscitation Council (ERC) und der European Society of Intensive Care Medicine (ESICM) für die Post-Reanimationsversorgung als objektive Messung zur Unterstützung der neurologischen Prognose bei Patienten nach Herzstillstand enthalten.4
„Die Aufnahme der automatisierten Pupillometrie in die europäischen Leitlinien spiegelt die wachsende Zahl von Beweisen wider, die darauf hindeuten, dass quantitativer NPi eine überlegene Fähigkeit hat, ungünstige Ergebnisse nach Herzstillstand im Vergleich zur manuellen Pupillenuntersuchung vorherzusagen“, sagte Fabio Taccone, MD, PhD, Direktor der Neuro-ICU am Erasme Hospital in Brüssel, Belgien und Co-Autor der Leitlinien.5
Einsatzgebiete der Pupillometrie sind die objektive, reproduzierbare und dokumentierbare Pupillenreaktionsmessung bei Patienten mit Schlaganfall, SAB und Schädel-Hirn-Trauma und als Prognosewerkzeug bei Patienten nach Herzstillstand und Reanimation und Patienten mit ECMO.6, 7
Die Augenpaarmessungen speichern dabei sog. ‚SmartGuards‘ und können vom Pupillometer als Trendverlauf angezeigt werden und lassen sich mit einem Lesegerät – dem SmartGuard Reader – auf den PC und in die digitale Patientenakte übertragen. (namo)
Weitere Informationen unter www.unimedtec.com
_______
1 Olson DM, Stutzman S et al. Neuro Crit Care 2016; 24(2): 251–7
2 Jolkovsky EL, Fernandez-Penny FE et al. JACEP Open 2022; 3: e12825. DOI: 10.1002/emp2.12825
3 Nyholm B, Obling L et al. PLOS ONE 2022. DOI: 10.1371/journal.pone.0272303
4 Panchal AR, Bartos JA et al. Circulation 2020; 142(suppl 2): S366-S468. DOI: 10.1161/cir.00000000000000916.
5 Soar J, Berg KM et al. Reanimation 2020; 156: A80–A119. DOI: 10.1016/j.resuscitation.2020.09.012
6 Miroz JP, Ben-Hamouda N et al. Chest 2020; 157(5): 1167–74
7 Aoun SG, Stutzmann S et al. J Neurosurg 2019; 132(1): 150–8. DOI: 10.3171/2018.9.JNS181928